放射線被曝に対する水素ガスの保護作用
【がん治療後に発生する2次がんとは】
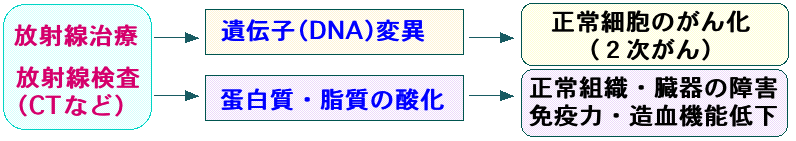
がん治療で受けた抗がん剤や放射線照射が、新しい悪性腫瘍を発症する原因となる可能性があります。ある種の抗がん剤や放射線は正常細胞の遺伝子に変異を起こしてがんを発生させる原因となるからです。
がん治療が原因となって発生したがんを『2次がん』と呼んでいます。最近は、CT検査やPET検査など放射線被曝量が多い検査も多く行われるため、放射線検査によるがんの発生も問題になっています。
ここでは、抗がん剤による2次がんは省いて、放射線治療と放射線検査によるがんの発生リスクを説明します。放射線を使った検査(CTなど)や放射線治療は、がんの診断と治療において必要な場合は受けるメリットがあります。しかし、放射線は遺伝子に変異を引き起こしてがんの原因になることは良く知られているため、がんの治療で放射線治療を受けた時や、治療前後にCT検査など放射線被曝量の多い検査を頻回に受けていると、放射線被曝による免疫力の低下や新たながんの発生(2次がん)が心配になってきます。
図:放射線は骨髄や免疫組織などにダメージを与えて免疫力や造血機能を低下させる。正常細胞の遺伝子(DNA)に変異を引き起こし、新しいがんを誘発する可能性もある。
【放射線治療による2次がん】
子宮頸がんで放射線治療を受けた患者では、放射線が当たった部位(直腸、肛門、膀胱、卵巣、膣、外陰部など)の発がん率が一般集団と比較して、放射線の量と経過期間に比例して上昇することが報告されています。例えば、3Gy以上の照射を受けた患者では平均で約1.5倍の発がん率の上昇が認められています。これは1年間に1万人あたりがんの発症が12人多くなるという程度ですのでそれほど大きい数字ではありません。しかし、放射線治療後の経過期間が長くなるほど発がん率が上昇し、40年以上経過した人では照射を受けた部位によって3から9倍くらいの発がん率の上昇が認められています。(JNCI 99:1634-1643, 2007)
乳房、甲状腺、肺は放射線の発がん効果に対して感受性が高いことが知られています。ホジキンリンパ腫の治療で胸部の放射線照射を受けた女性患者では乳がんの発症率が高く、30歳もしくはそれ以前に治療を受けた女性のリスクが著しく高いことが報告されています。若い人ほど乳腺の放射線感受性が高いからです。
乳がんに対する最初の放射線療法後、肺と食道におけるがんや肉腫のリスクが増やすことや、子宮頸がんに対する高線量の放射線治療でも照射を受けた組織のがんや肉腫の発生率が高まることが報告されています。
成長過程の小児の組織は放射線による発がん率が高く、小児期に頭蓋照射を受けると脳腫瘍の発生率が高くなることが報告されています。 放射線による固形がんは、放射線被曝から10年以上経過してから発生することが多いので、大量の放射線被曝を受けた人は、照射を受けた部位を主体に長期に及ぶ監視が必要です。しかし、検査による放射線被爆も発がんのリスクを高めるので、CTなどエックス線を使った検査は必要最小限にすることも大切です。日本ではがんの3%ほどがエックス線検査により発生しているという推計が英国の研究者から報告されていますので無視できません。(後述)
【エックス線検査による放射線被曝量】
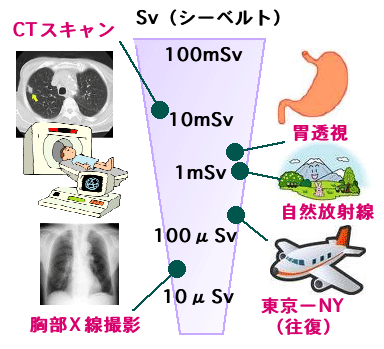
人体への影響を考慮した放射線被曝量の単位としてシーベルトが使われます。数値が大きいほど人体への害が大きくなります。1ミリシーベルトは1000マイクロシーベルトです。
宇宙線や地球からの放射線によって、普通の生活を行っていても、世界平均で1年間に一人当たり2.4ミリシーベルト(2400マイクロシーベルト)の放射線(自然放射線)を浴びていると言われています。日本ではラドンなど気体の放射線物質が少ないので年間約1500マイクロシーベルト、ブラジルやイランでは地域によっては年間1万〜2万マイクロシーベルト(10〜20ミリシベルト)の自然放射線を浴びている所もあるそうです。
高い所にいくと宇宙線を浴びやすいので、東京とニューヨークを飛行機で往復するだけで200マイクロシーベルトを被曝します。 病院で放射線治療にあたる技師の年間被曝上限は50ミリシーベルトで、放射線影響協会によると、200ミリシーベルト以下では人体への影響が臨床例でほとんど報告されていない、がんになる確率はほとんど増えないと言っています。 CTスキャンなどレントゲンを使った検査は、医療上のメリットが放射線被曝のデメリットに勝っている場合に使用されます。
図:CT検査は放射線被曝量が高いので頻回の検査は新たながんの発生リスクを高める。がん生存者にとっては不要なX線検査を避けると同時に、放射線被曝の害を軽減するための対策(水素吸入や抗酸化性サプリメント)も必要である。
胸部X線撮影で50マイクロシーベルト、胃のレントゲン撮影(バリウムを飲む上部消化管撮影)で1回4000マイクロシーベルト(600マイクロシーベルトという記載もある)、胸部CTは1回で4.6〜10.8ミリシーベルト、腹部CTは1回6.7〜13.3ミリシーベルトという報告があります。
CTは撮影する部位や機械によって異なりますが、概ね1回で5〜15ミリシーベルト(5000〜15000マイクロシーベルト)、がんの検査では胸部と腹部両方を検査することが多いので、この場合だと1回で20ミリシーベルト(20000マイクロシーベルト)を超えることもあります。Wikipediaの解説では胃のレントゲン検査は1回4ミリシーベルト、CT検査1回で7〜20ミリシーベルトとなっています。
国際放射線防護委員会が勧告している被ばくの上限値(自然放射線を除いた数値)は、一般公衆の線量限度は1年間に1000マイクロシーベルト(1ミリシーベルト)で、放射線に関連する業務に従事する人は5年間の平均が1年間に20000マイクロシーベルト(20ミリシーベルト)となっており、ある年に20000マイクロシーベルトを超えても他の年に下回っていて5年間の平均で20000マイクロシーベルト/年を超えなければよいという勧告になっています。
CTよりもずっと放射線量の低い胸部レントゲン(50マイクロシーベルト)でも、定期健診などで「妊婦や妊娠している可能性のある方は受けないように」という注意が促されます。 したがって、CT検査で浴びる放射線量(1回で10〜20ミリシーベルト)というのは、年に2〜3回程度であれば、それほど問題ありませんが、頻回に受ければ、安易に無視できるレベルでは無いと言えます。
【CT検査によるがんの発生リスク】
一般的には、100ミリシーベルト以上の蓄積でなければ発がんのリスクは上がらないと考えられています。危険が高まると言っても、100ミリシーベルトの蓄積で0.5%程度という記述もあります。人間は一生の間に約50%の確率で臨床的ながんを発症すると考えると、それが50.5%になる程度だからほとんど無視できるという解説もあります。
短期間に数百ミリシーベルトを被爆するとがんの発生率はかなり高くなりますが、同じ量の被爆でも数年がかかる場合には、発がんリスクはほとんど上がらないと考えられています。放射線でダメージ(変異)を受けたDHAが修復するからです。
しかしそのような推測とは別に、通常のエックス線検査ががんの発生を高める事実が複数の疫学研究で明らかになっています。 例えば、2004年の英国からの論文(Lancet 363:345-351, 2004)では、「英国を含む15カ国を調査対象に、各国のエックス線検査の頻度、放射線被ばく量と発がんの危険性などのデータから75歳までにがんを発症する人の数を推定したところ、日本では年間発症するがんの3.2%が医療機関でのエックス線検査(CT検査を含む)による被ばくに起因すると見られ、他の14カ国における割合(0.6-1.8%)と比べて突出して高くなっている」と報告されています。
発がんの原因としてタバコと食事がそれぞれ30〜35%を占めていますので、放射線による発がんへの寄与が2〜3%程度というのは、がんの原因としては低いことは確かです。しかし、年間一人当たりの自然放射線量は日本では1.5〜2ミリシーベルトくらいですが、日本国民一人当たりの医療被曝(エックス線検査など)は1年間の平均で2〜3ミリシーベルトと言われており、自然放射線量よりも医療被曝の方が多いことが問題視されています。
また、米国では2007年に7200万件のCT検査が実施され、これらの検査による放射線被曝によって将来約29000例のがんが発生する(このうち約半分ががんで死亡)という推計が報告されています。これは米国のがん罹患数(2008年)140万例の約2%に相当します。つまり、毎年3万人前後がCT検査による放射線被曝でがんになる計算です。CT検査の部位によるがん発生数の内訳は、腹部と骨盤部からが14,000例で最も多く、胸部からが4,100例、頭部からが4,000例、胸部CT血管造影からが2,700例などです。また、臓器によるがん発生数の内訳は、肺が6,200例で最も多く、結腸が3,500例、白血病が2,800例などと推計されました。 (Arch Intern Med, 169:2071-7, 2009)
この論文の考察の中には、1回のCTスキャンで10ミリシーベルトの被曝を受け、被曝によるがん死亡は2000回のCTスキャン当たり1例になるという推計が記載されています。この割合だと、20回のCT検査を受けても、放射線被爆に起因するがんが発生して死亡する確率は1%増える程度という計算になります。普通の生活をして一生の間にがんで死亡する確率が30〜40%程度ですので、20回のCT検査を受けると30%の確率が31%になる程度なので、それほど大きな数字とは言えません。
したがって、CT検査の放射線被曝による個人レベルの発がんリスクは小さいという意見は間違ってはいないのかもしれません。しかし、多数のCT検査が行なわれれば、集団レベルでの発がんリスクは無視できない大きさになる(全体のがんの2%)と言えます。少なくとも、日本や米国では、発生したがんの2〜3%がエックス線検査に依るものであるのは確かなようです。
米国からの論文では、心筋梗塞の患者は検査や治療(心臓カテーテル検査など)で一人1年に平均5.3ミリシーベルトの医療被曝を受けており、その被曝によるがん発生への影響を計算すると、10ミリシーベルト当たり5年間の追跡でがんの発生率が3%上昇するという推計が報告されています。(CMAJ, March 8, 2011, 183(4))
CT検査も回数が増えれば、個人単位でも無視はできない発がんリスクとなります。 ちなみに、タバコを1日20本吸っている人はCTを毎週1回受けている以上の発がんリスクになると思います。したがって、タバコを吸っている人は、CT検査の被曝のリスクはタバコのリスクに比べればほとんど無視できます。放射線被曝を心配するよりタバコを止める方が先です。
また、CT検査が多く行われる理由の一つに、病気の見逃しによる訴訟を恐れるために、医療機関が過剰に検査している、あるいは患者側が検査を要求しているという事情もあるようです。がんの検査においては、放射線を使わない検査(MRI, エコー、腫瘍マーカー検査など)を活用しながら、不必要で過剰な放射線検査は行わない努力が、2次がんの発生予防の目的でも必要です。
【放射線被曝が発がんリスクを高める理由】
放射線被曝による発がんを防ぐためには、まず、放射線被曝ががんを発生させる理由を理解する必要があります。放射線による発がんのメカニズムを簡単に説明します。
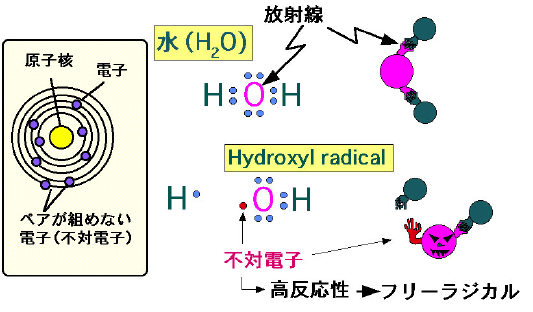
そこでまず、「フリーラジカルとは何か?」ということを理解する必要があります。 この世の全ての物質は全て原子からできています。原子というのは物質を構成する最小の単位で、原子核を中心にその周りを電気的に負(マイナス)に帯電した電子が回っているという形で現されます。
通常、電子は一つの軌道に2個づつ対をなして収容されますが、原子の種類によっては一つの軌道に電子が一個しか存在しないことがあります。このような「不対電子」を持つ原子または分子をフリーラジカル(遊離活性基)と定義しています。フリーは英語で「自由な」、ラジカルは「過激な」という意味で、フリーラジカルは自由な過激分子ということになります。
本来、電子は軌道で対をなっている時がエネルギー的に最も安定した状態になります。そのためにフリーラジカルは一般的には不安定で、他の分子から電子を取って自分は安定になろうとします。フリーラジカルとは、「不対電子をもっているために、他の分子から電子を奪い取る力が高まっている原子や分子」と定義できます。 不対電子をもった分子は不安定で、他の分子から電子を奪い取って安定化しようとします。
「酸化」するというのは活性酸素やフリーラジカルが、ある物質の持っている電子を奪い取ることを意味します。つまり、活性酸素やフリーラジカルは、相手の電子を奪う(酸化する)性質が非常に強い性質のものです。
がんの放射線治療において、放射線照射ががん細胞を死滅させるのは、放射線が細胞内の水と反応してヒドロキシラジカルという活性酸素を産生するからです。ヒドロキシラジカルは不対電子をもったフリーラジカルで生体の分子を酸化し、細胞や遺伝子を損傷します。このような細胞を死滅させる効果ががんの放射線治療で利用されているのです。
CT検査などの低濃度の放射線被爆でも、その放射線量に比例して、フリーラジカルによるダメージを受けることになります。放射線治療のように細胞を死滅させるような強い効果はありませんが、遺伝子(DNA)の変異や蛋白質や脂質の酸化を引き起こして、組織や細胞に酸化傷害を与えます。これが放射線被曝ががんの発生を高める理由です。
図:フリーラジカルは不対電子をもっているから不安定。他の分子から電子を奪って安定しようとする。 例えば、水分子(H2O)に放射線が当たって水素(H)とヒドロキシルラジカル(・OH)に分かれると、ヒドロキシルラジカルは不対電子を持つため、不安定になって、他の分子から電子を奪い取ろうと暴れ、細胞内外の物質(DNA, 蛋白質,脂質など)を酸化することによって細胞を傷害する。DNAの酸化傷害によって遺伝子変異が起こるとがんの発生の原因となる。
【水素水は放射線治療のQOL(生活の質)を高める】
水素水を飲用すると放射線治療を受けたがん患者のQOL(生活の質)が良くなるという臨床研究の結果が報告されています。以下のような論文があります。
Effects of drinking hydrogen-rich water on the quality of life of patients treated with radiotherapy for liver tumors. (肝臓腫瘍の放射線治療を受けた患者の生活の質に対する水素水の飲用の効果) Medical Gas Research 2011;1:11. doi:10.1186/2045-9912-1-11. 【論文の要旨】
背景:放射線治療を受けているがん患者は倦怠感や生活の質(QOL)の低下をしばしば経験する。放射線治療の副作用の多くは、放射線照射中に発生する活性酸素種による酸化ストレスや炎症の亢進によるものと考えられている。 水素は治療目的での医療用ガスとしても利用されており、抗酸化作用をもち、組織における炎症を軽減する効果がある。 この研究では、水素を含有させた水(hydrogen-supplemented water)を飲用するという水素治療が放射線治療を受けている患者のQOL(生活の質)を改善できるかどうかを検討した。
方法:肝臓の悪性腫瘍に対して放射線治療を受けている49人を対象に、水素を含有させた水(hydrogen-rich water)を飲用する効果を検討するために、無作為プラセボ比較臨床試験を行った。 水素水は飲用水の中に金属マグネシウムの棒(metallic magnesium stick)を入れて作成した。最終的には水素濃度は0.55~0.65 mMであった。 患者の健康状態やQOL(生活の質)は欧州がん研究・治療機構(European Organization for Research and Treatment of Cancer:EORTC)が開発したEORTC-QLQ-C30の韓国版を用いて行った。 末梢血における活性酸素種の代謝産物の濃度や生物学的抗酸化能(biological antioxidant power)を測定した。
結果:水素水の6週間の飲用は血中における活性酸素代謝産物の量を減らし、血液の抗酸化能を維持した。水素の含有しない水(プラセボ)を飲用した群(対照群)に比べて、水素水を飲用した群では放射線治療中のQOLスコアが顕著に良好であった。 プラセボ群と水素水飲用群との間には、放射線治療の奏功率に違いは認めなかった。
結論:水素水の日常的な飲用は、放射線照射後のQOL(生活の質)を改善する方法として新規で治療効果の高い治療法であることが示された。 水素水の飲用は、放射線治療の抗腫瘍効果を弱めることなく、放射線照射によって引き起こされる酸化ストレスに対する生体応答を減弱させることができる。放射線治療を受けると、倦怠感、吐気、食欲低下、うつ症状などの症状が急性期の副作用として現れます。照射した部分の皮膚には皮膚組織のダメージが起こります。また、時間がたってから現れる後遺症として、がんの発生、中枢神経系や循環器の疾患、白内障などがあります。 このような副作用や後遺症は照射した部位や量や照射法や治療を受けた人の放射線感受性の違いなどに左右されます。
これらは、放射線照射によって発生する活性酸素種による酸化ストレスや炎症反応によって生じると考えられており、生活の質(QOL)を低下させる要因になっています。
水素はヒドロキシラジカルを選択的に消去します。 水素水の飲用や水素ガスの吸入が動脈硬化、2型糖尿病、メタボリック症候群、老化やパーキンソン病などに伴う認知機能の低下などに対して有効な治療効果を示すことが多くの論文で報告されています。
この論文では、人間でのランダム化プラセボ対照比較臨床試験で、水素水の飲用が放射線治療中の患者の抗酸化能を高め、QOL(生活の質)の改善に効果があるという結果を報告しています。
この研究では、水素が0.55~0.65 mMの含有量の水素水を1日2000cc飲用しています。 プラセボとの比較では、倦怠感、抑うつ症状、睡眠、吐気、下痢には差を認めていませんが、食欲低下や味覚障害の改善効果は水素水の飲用で統計的に有意な改善を認めています。
副作用を軽減しても、抗腫瘍効果を妨げると意味がありません。そもそも放射線照射は細胞内や組織の水分子に放射線があたって発生するヒドロキシラジカルの細胞傷害作用でがん細胞を死滅させます。 したがって、ヒドロキシラジカルを消去する水素が抗腫瘍効果を妨げる可能性があります。この点については、水素水飲用群と対照群で放射線治療の奏功率で比較しています。 腫瘍の縮小の率(完全奏功と部分奏功)は水素水飲用群が50.0%、プラセボ群が48%で治療効果に違いは無いという結果でした。 また、水素水飲用による肝機能やその他の血液検査の異常は認められていません。
以上の結果から、放射線治療中に水素水を多く摂取することは、放射線治療の副作用を軽減し、放射線治療に伴うQOLの低下を予防する方法として有効であるという結論です。水素水の飲用より水素吸入の方が体内への水素の摂取量は格段に多くなります(詳細はこちらを参照)。水素吸入は水素の摂取量が多いので、放射線照射中や抗がん剤投与の最中(がん細胞を死滅させているとき)には水素の吸入は推奨できません。放射線治療や抗がん剤治療においては、ヒドロキシラジカルなどの活性酸素の産生ががん細胞を死滅させる効果と関連していることが多いからです。
しかし、放射線照射や抗がん剤投与を行っていない間は積極的に水素を体内に取り入れることは、これらの治療の副作用軽減やがん細胞の増殖抑制に効果が期待できます。 抗がん剤治療中でも、その薬の作用が活性酸素と関係ない抗がん剤(分子標的薬、抗体薬、代謝阻害剤など)では、それらの抗がん剤の内服あるいは投与を受けている最中でも水素の摂取は問題ありません。
【水素ガス吸入の間質性肺炎予防効果】
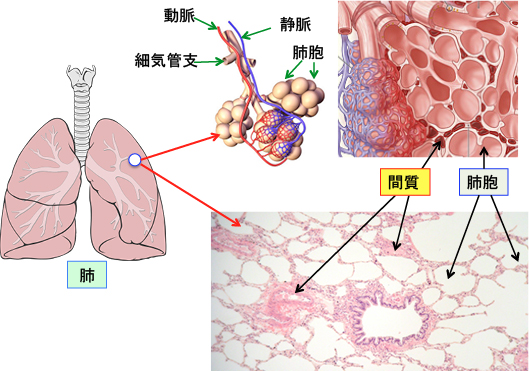
肺は鼻と気管支を通して肺胞に空気を取り込み、空気中の酸素を体内に取り込んだり老廃物の二酸化炭素を排出する「呼吸」を行う器官です。 気管支は分岐を繰り返して無数の細気管支になり、細気管支の先端に肺胞がぶどうのように密集しています。この肺胞でガス交換が行われます。
肺胞から取り込んだ酸素は間質(結合組織)にある毛細血管の中の赤血球に取り込まれて全身に酸素が運ばれます。 間質とは血管やリンパ管や神経などがある結合組織です。
肺の場合、気管支粘膜の上皮細胞や肺胞上皮細胞を支持する結合組織(線維芽細胞やコラーゲン線維や血管やリンパ管や神経などが存在する)です。(下図)
図:細気管支の先端に肺胞がぶどうのように密集しており、この肺胞でガス交換が行われる。肺胞から取り込んだ酸素は間質(結合組織)にある毛細血管の中の赤血球に取り込まれて全身に酸素が運ばれる。間質には血管やリンパ管や神経や免疫細胞や線維芽細胞やコラーゲン線維などが存在する。 肺炎(pneumonia)とは肺の炎症性疾患の総称です。気管支に細菌感染などで炎症が起こると「気管支炎」と呼ばれ、肺胞に細菌や真菌などが感染すると「肺胞性肺炎」になります。 肺の間質組織に炎症を来す疾患を「間質性肺炎(interstitial pneumonia)」あるいは「間質性肺臓炎(interstitial pneumonitis)」と言い、間質性肺炎が進行して結合組織が増えて線維化した状態を「肺線維症(pulmonary fibrosis、lung fibrosis)」と言います。
間質性肺炎を引き起こす原因として、薬剤・膠原病(自己免疫疾患)・ウイルス感染・放射線などがあります。原因不明の場合も多くあります。 間質に炎症や線維化が起こるとガス交換機能が大きく障害されるので、呼吸困難(息切れ)が起こります。
治療法はステロイドによって炎症や線維化を抑制することですが、一般的には治療が困難なことが多い病気です。 抗がん剤による間質性肺炎は基本的にどんな抗がん剤でも起こり得るものであり,古いものではブレオマイシンによる肺障害が有名です。ブレオマイシンは1962年に放線菌から発見された抗がん剤で、間質性肺炎の実験モデルの作成法として利用されているくらい用量依存的に間質性肺炎が発生します。
非小細胞肺がんの治療薬のゲフィチニブ(イレッサ)は発売当初は間質性肺炎による副作用死が数多く発生し問題になりました。
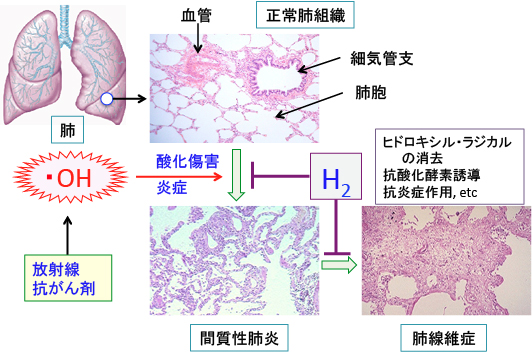
放射線照射による肺障害はヒドロキシル・ラジカルの発生が主な原因です。放射線による細胞ダメージの60〜70%はヒドロキシラジカルによって引き起こされると言われています。 抗がん剤による肺障害の発生機序は、薬剤やその代謝産物による直接的な細胞傷害や、アレルギー反応など免疫機序による細胞傷害などが関与していますが、細胞傷害にはヒドロキシル・ラジカルなどの活性酸素が大きく関与しています。水素含有溶液のエアロゾル吸入が放射線肺臓炎の予防に効果が期待されています。以下のような論文があります。
A possible prevention strategy of radiation pneumonitis: combine radiotherapy with aerosol inhalation of hydrogen-rich solution.(放射線肺臓炎の可能な予防戦略:放射線治療と水素含有溶液のエアロゾル吸入の併用)Med Sci Monit. 17(4): HY1-4, 2011年 【要旨】
放射線治療は、がん治療の重要な治療法の一つである。放射線治療において照射放射線量を増やす際に放射線肺臓炎の発生が大きな問題であり、この放射線誘発性合併症を防止することが重要である。
水素はヒドロキシラジカルとペルオキシナイトライトラジカルを選択的に消去することによって、効果的かつ安全な放射線防護剤としての可能性を有することが、近年の多くの研究で示されている。 電離放射線で誘発される細胞損傷の大部分は、ヒドロキシルラジカルによって引き起こされているので、水素を豊富に溶存している溶液のエアロゾル吸入と放射線療法を組み合わせることは、放射線肺臓炎を予防するための効果的かつ新たな戦略になりうると思われる。水素は爆発性であるが、分子状水素で飽和した生理食塩水などの水素含有溶液は安全である。肺がんや乳がん、ホジキンリンパ腫、転移性肺がんなどに対する放射線治療では、放射線が当たる肺の領域に放射線肺臓炎が起こり、これが致命的な副作用になることがあります。
ヒドロキシラジカル(hydroxyl radicals)やペルオキシナイトライト・ラジカル(peroxynitrite radicals)は非常に強い酸化剤であり、細胞の核酸や脂質やタンパク質と反応し、DNAの変異や細胞脂質の過酸化やタンパク質のダメージを引き起こして細胞を傷害します。
ヒドロキシラジカルやペルオキシナイトライトラジカルによる細胞傷害を水素分子が防ぐ作用があることが様々な実験モデルで示されています。 さらに水素は、細胞内シグナル伝達系や遺伝子発現に作用し、グルタチオンやスーパーオキシド・ディスムターゼ(SOD)などの抗酸化物質や抗酸化酵素の産生を増やす作用が報告されています。
肺胞の上皮細胞がダメージを受けて、肺胞壁の浮腫や血管内の血栓形成、肺胞内への出血、白血球などの炎症性細胞の浸潤が起こり、炎症性サイトカインは活性酸素の産生が増え、線維芽細胞が増殖してコラーゲンなどの結合組織が増えてきます。 このような間質性肺炎や肺線維症の発生を、ヒドロキシル・ラジカルやペルオキシナイトライト・ラジカルを消去する水素が予防する可能性があり、投与法として水素を含有した溶液のエアロゾルの可能性を指摘しています。
図:抗がん剤治療や胸部の放射線治療は、ヒドロキシル・ラジカル(・OH)の発生によって肺胞上皮細胞を傷害し、さらに肺間質組織の酸化傷害や炎症によって肺胞壁の浮腫や炎症細胞の浸潤が起こって間質性肺炎となる。さらに炎症が持続すると間質の線維化(結合組織の増加)が進行して肺線維症となる。間質性肺炎や肺線維症の発症は放射線治療や抗がん剤治療の重篤な副作用となる。分子状水素(H2)はヒドロキシル・ラジカル消去作用や、シグナル伝達系や遺伝子発現に作用して抗酸化酵素の誘導や抗炎症作用を示す。放射線治療や抗がん剤治療による間質性肺炎や肺線維症の予防や治療の対策として水素の効果が指摘されている。 水素が慢性閉塞性肺疾患(COPD)の進行を抑制する効果があるという報告もあります。
Hydrogen Therapy may be a Novel and Effective Treatment for COPD.(水素治療は慢性閉塞性肺疾患に対する新規で有効な治療法かもしれない)Front Pharmacol. 2011 Apr 12;2:19. doi: 10.3389/fphar.2011.00019. eCollection 2011. COPDは、タバコや有毒ガスや微粒子の長期間の吸入によって肺の慢性的な炎症が起こり、肺胞の破壊が進行する病気です。COPDの発症機序に活性酸素、とくにヒドロキシル・ラジカルとペルオキシナイトライト・ラジカルの関与が大きいため、この2つのラジカルを消去する水素はCOPDの進行抑制に効果がある可能性を報告しています。 肺疾患以外にも、2型糖尿病、メタボリック症候群、脳梗塞、神経変性性疾患(アルツハイマー病やパーキンソン病など)、潰瘍性大腸炎や慢性関節リュウマチなどの自己免疫疾患や慢性炎症性疾患など多くの疾患に対して水素の有効性が報告されています。抗がん剤の様々な副作用の軽減効果も報告されています。
がん治療に関連して頻回にCT検査など放射線被爆を受けるときには、水素吸入は発がん予防に役立ちます。「自宅でできる水素ガス吸入療法」についてはメール(info@f-gtc.or.jp)か電話(03-5550-3552)でお問合せ下さい。
水素ガス生成器と水素発生材と鼻腔カニューラは当院で販売しています。
スター トキットSK-12:水素生成器と水素発生材(25gが15個) :17,800円
スター トキットSK-7 :水素生成器と水素発生材(15gが15個)とネックセット :17,800円
水素発生材(25g x 15個):6,300円
水素発生材(15g x 15個):4,800円
別売り:鼻腔カニューラ(420円)水素発生材は25gが約12リットルの水素を発生し、15gで約7リットルの水素が発生します。
水素発生材には水質改良剤として1回分を小分けしたクエン酸が入っています。
ネックセットは、首にかけて水素を鼻から吸入する装置です。スタートキットSK-7には ネックセットが付いています。
本格的に水素を吸入する場合は、鼻腔カニューラを使用します。
スタートキットSK-12には吸入する用具が付いていないため、別売りの鼻腔カニューラかネックセットの購入が必要です。
不明な点は電話(03-5550-3552)でお問合せ下さい。● 水素吸入療法についてはこちらへ: