ビタミンD3はがん患者の死亡率を低下させる
【ビタミンD3の補充は死亡率を減らす?】
人間の死亡率は100%です(他の生き物も同じです)。いずれ何らかの原因(病気や老衰や事故など)で必ず死にます。
「ビタミンD3が死亡率(mortality)を減らす」というのは、「ある一定期間の死亡確率が低下する」ということです。
血清中のビタミンD3濃度が低い下位5分の1のグループの人は、ビタミンD3濃度が高い上位5分の1に比べて、死亡確率が1.5倍くらいになるというコホート試験の結果が得られています。
これは、50歳の人が、ビタミンD3が不足している場合は余命が20年に対して、ビタミンD3の濃度が高ければ余命が30年になるというレベルの差になります。体内のビタミンD3の大半は体内で産生されるものですが、ビタミンD3が欠乏している人は多く、食事やサプリメントからのビタミンD3の摂取量増加が寿命を延ばすかどうかが注目されています。
今年(2014年)に入って、「ビタミンD3の血清濃度が高い人は循環器疾患やがんの死亡率が低く、全死因死亡率も減少する」ことを示すメタ解析の結果が複数の研究グループから報告されています。いずれも、ビタミンD3の血中濃度が高い方が死亡率が低下することが明らかになっています。例えば、次のような報告があります。
この論文は、体内のビタミンDの量の指標となる血清中の25-ヒドロキシビタミンD [25(OH)D]濃度と死亡率との関係を検討した、欧州と米国で行われた8つの前向きコホート研究の結果をメタ解析しています。
皮膚で生成されたビタミンD3や食事やサプリメントで摂取したビタミンD3は肝臓で25位が水酸化されて25-ヒドロキシビタミンD3になり、さらに腎臓で1位が水酸化されて1,25-ジヒドロキシビタミンD3 [1,25(OH)2D3]になります。この1,25(OH)2D3が活性型で核内のビタミンD受容体に結合して遺伝子発現などに作用します。
活性型の1,25-ジヒドロキシビタミンD3 は半減期が数時間と短いのに対して、25-ヒドロキシビタミンD3の半減期は3週間程度で、濃度は1,25(OH)2D3の1000倍程度なので、25(OH)D3が体内のビタミンDの貯蔵量の指標として使われています。ビタミンDの代謝を以下に示します。
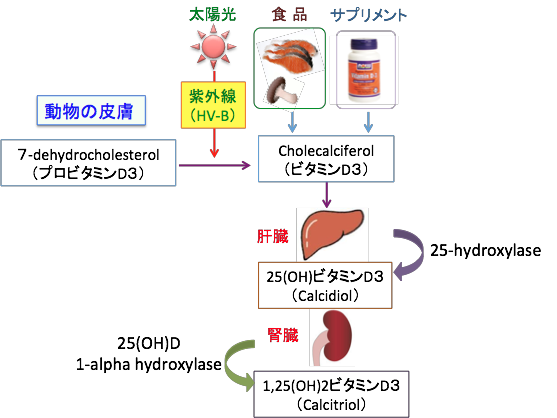
図:体内でコレステロールから合成されるプロビタミンD3(7-デヒドロコレステロール)は皮膚への紫外線(HV-B)照射でビタミンD3(コレカルシフェロール)に変換される。ビタミンD3は食品やサプリメントからも摂取される。ビタミンD3は肝臓で25-ヒドロキシラーゼによって25(OH)ビタミンD3に変換され、さらに腎臓で1αヒドロキシラーゼによって活性型ビタミンD3である1,25(OH)2ビタミンD3になる。
前向き(prospective)なコホート研究(Cohort study)は、ある状態の人たちが将来どのような病気になるかを、現在から未来に向かって解析を行う研究のことです。ビタミンDと死亡率との研究では、ある地域住民に対して血液中のビタミンDの濃度を測定し、数年から数十年間追跡して、死亡率をビタミンDの濃度別に比較するような研究です。
メタ解析(メタアナリシス:meta-analysis)とは、過去に行われた複数の研究結果を統合し、統計的に総合評価を行う方法です。一つ一つの研究では症例数が少なくて統計的に差がでなくても、そのような研究データをまとめて統計的に処理すれば、より信頼性の高い結果が得られます。一般的に、メタ解析で有効性が示されれば、かなりエビデンスが高いという評価になります。
この論文では、8つのコホート研究の結果をメタ解析しています。対象は50~79歳の男女計26,018人で、追跡期間中6695人が死亡しています。このうち心血管疾患による死亡は2624人、がんによる死亡は2227人でした。
25-OHビタミンDの濃度が高い上位5分の1のグループに比較して、25-OHビタミンDの濃度が低い下位5分の1のグループの全死因死亡率のリスク比は1.57(95%信頼区間:1.36-1.81)でした。 心血管疾患のリスク比も同様な値で、25-OHビタミンDの濃度が低い人は心血管疾患での死亡率が高くなっています。この場合、研究が開始になったとき既に心血管疾患に罹っていた人もそうでない人も同様の結果でした。
一方、がんによる死亡の場合は、研究開始時にがんの罹患経験がない人では、25-OHビタミンDの濃度の違いによるリスクの違いは認められていませんが、がんの既往歴がある人だけを対象にすると、25-OHビタミンDの濃度の高い上位5分の1のグループに比較して25-OHビタミンDの濃度の低い下位5分の1のグループの人の死亡リスクは1.70(95%信頼区間:1.00-2.88)でした。 これは、ビタミンDが高い状態は、がんの発生を減らさないが、がんになってからの延命には効果があることを示唆しています。
つまり、ビタミンDが再発を予防するとか、がん細胞の増殖を抑制するなどの作用によって、がんサバイバーを対象にした解析では、ビタミンDが多い方が生存期間が長くなるということです。
この論文の結論は、「25OHビタミンDの血清濃度は、国や性別や季節によって顕著に異なるが、25OHビタミンDの濃度が低いと、全死因死亡率および心血管系疾患の死亡率、がんの既往のある人のがん死亡率が高くなるのは確実である」となっています。同様なメタ解析は他にも多数あります。 多くの論文の中で最も信頼できると思われるコクラン・コラボレーション(The Cochrane Collaboration)による最新のレビューもあります。
多数のコホート試験や臨床試験の結果をメタ解析して、このレヴューの著者らの結論(AUTHORS' CONCLUSIONS)は次のようになっています。 『ビタミンD3は高齢者の死亡率を減少させる効果がある。しかし、ビタミンD2とアルファカルシドール(alfacalcidol)とカルシトリオール(calcitriol)には死亡率を低下させる効果は認めない。』 ビタミンDに関する多くの研究で、ほぼコンセンサスが得られている点は以下のようにまとめることができます。
1)ビタミンD3には全死因死亡率、心血管系疾患の死亡率、がんの既往のある人のがん死亡率を減らす。(呼吸器疾患による死亡率も減らすことが報告されています。)
2)植物由来のビタミンD2(ergocalciferol)と活性型ビタミンD3のアルファカルシドール(1-ヒドロキシビタミンD3)とカルシトリオール(1,25-ジヒドロキシビタミンD3)には死亡率を低下させる効果は認めない。
3)ビタミンD3にはがんの発生を予防する効果はない(予防効果があるという結果も多く発表されている)。しかし、がんの既往のある人のがん死亡率は低下させる。
循環器疾患の場合は、血中の25-OHビタミンD3が低いほど、循環器疾患の発生率も死亡率も高いのですが、がんの場合には、25-OHビタミンD3のレベルとがん発生率との間には関連がありません(ビタミンDはがんの発生を予防しない)。 しかし、がんサバイバー(がんと診断されてから死亡するまでの全てのがん患者)においては、ビタミンDが低いほど死亡率が高くなることが多くの研究で明らかになっています。
つまり、がんサバイバーにとってはビタミンD3のサプリメントは有益である可能性が高いと言えます。 (ビタミンD3ががんを予防する効果を示す報告もありますが、最近のメタ解析ではがん予防効果はあっても弱いようです)
【ビタミンD3の血中濃度が高いと大腸がんや乳がんの死亡率が低下する】
血清中の25-ヒドロキシビタミンD3(25-OHビタミンD3)の濃度は体内のビタミンD3の量を示す指標です。25-OHビタミンD3の濃度とがん死亡率の関係が大腸がんや乳がんで検討されています。以下のような論文があります。
研究の目的:結腸直腸がんと乳がんの患者において、血清中の25-ヒドロキシビタミンD (25(OH)D)の濃度と生存率の間の関連があるかどうかを検討した。
方法:結腸直腸がんと乳がんの患者を対象にして、血清25(OH)D濃度と生存率の関連を検討した前向きコホート研究に関する文献の検索を行い、それらの結果を集計して統計的に解析し、ハザード比を求めた。
結果:結腸直腸がん患者を対象にした5つの臨床試験(患者総数2330人)と乳がん患者を対象にした5つの臨床試験(患者総数4413人)が、血清中の25(OH)Dのレベルを2~5段階に分類して生存率を比較していた。
結腸直腸がん患者では、25(OH)Dレベルが最も低いグループに対して最も高いグループの全死因死亡率のハザード比は0.71(95%信頼区間:0.55-0.91)、結腸直腸がんによる死亡率のハザード比は0.65 (95%信頼区間:0.49-0.86)であった。
乳がん患者では、25(OH)Dレベルが最も低いグループに対して最も高いグループの全死因死亡率のハザード比は0.62(95%信頼区間:0.49-0.78)、乳がんによる死亡率のハザード比は0.58 (95%信頼区間:0.38-0.84)であった。
結論:結腸直腸がんの患者と乳がんの患者において、血清中の25(OH)Dの高値(>75nmol/L)は死亡率の低下と関連していた。結腸直腸がん患者と乳がん患者において、診断時や治療の開始前に血清中の25(OH)Dレベルが低い(<50nmol/L)場合に、ビタミンDをサプリメントで補うことで生存率を改善できるかどうかを検討するランダム化比較対照試験を実施する必要がある。もともと25-OHビタミンD3の血清濃度が高い人が、さらにサプリメントでビタミンD3を多く摂取してがん死亡率をさらに低下できるかどうかはまだデータがありません。しかし、25-OHビタミンD3の血清濃度が低い人(50 nmol/L以下)の場合はサプリメントでの補充は生存率を1.5倍から2倍くらいに高める可能性は高いようです。(25-OHビタミンD3の50nmol/Lは25ng/ml)
【ビタミンD3自体に抗がん作用がある】
ビタミンDは複数のメカニズムでがん細胞の増殖を抑制し、細胞の分化や死(アポトーシス)を誘導しますが、抗腫瘍効果の主なメカニズムは、核内のビタミンD受容体に結合して遺伝子発現に作用することです。
すなわち、活性型のビタミンDは核内のビタミンD受容体(VDR)に結合し、9-シス-レチノイン酸が結合したレチノイドX受容体(RXR)とヘテロ二量体を形成して標的遺伝子のビタミンD応答配列に結合して遺伝子発現を亢進します。
ビタミンDの標的遺伝子には、細胞周期を停止させるタンパク質や分化やアポトーシスを誘導する遺伝子が含まれています。 受容体に結合して遺伝子発現を誘導する活性をもつのは、活性型ビタミンD3の1,25(OH)2ビタミンD3で、ビタミンD3自体には、受容体に結合して遺伝子発現を誘導する活性はありません。 しかし、ビタミンD3自体に抗腫瘍活性がある可能性が報告されています。次のような報告があります。その要旨を日本語訳しています。
カルシトリオール(Calcitriol:1,25-ジヒドロキシ・ビタミンD3 [1,25(OH)2D3])はホルモン活性を有する活性型のビタミンD3であり、乳がんの培養細胞や動物モデルを用いた実験で、がん細胞の増殖抑制や細胞死(アポトーシス)の誘導や抗炎症作用などの抗がん作用を示すことが明らかになっている。
我々の研究の目的は、乳がんの治療や予防における食事由来のビタミンD3の有効性を活性型ビタミンDのカルシトリオールとの比較において検討し、その抗腫瘍効果のメカニズムを明らかにすることである。
我々は最近の研究で、乳がんの移植腫瘍の動物実験モデルにおいて、食事由来のビタミンD3ががん組織の増殖を顕著に阻害する効果を示し、その抗腫瘍活性は活性型ビタミンD3のカルシトリオールと同等のレベルであることを明らかにした。
食事由来のビタミンD3はカルシトリオールと同等の抗腫瘍活性を示すが、カルシトリオールのような高カルシウム血症を引き起こすことはないので、安全性はカルシトリオールよりも高い。
腫瘍を移植された担がんマウスにビタミンD3をサプリメントで補った食餌を与えると、血中のカルシトリオール濃度が上昇するだけでなく、腫瘍組織と腸粘膜における薬物代謝酵素のCYP27B1の発現量が上昇した。
サプリメントでビタミンD3を補って血中の25-ヒドロキシ・ビタミンD3[25(OH)D3]が上昇すると、乳腺組織での局所的なカルシトリオールの合成が刺激され、その結果、がん組織において活性型のビタミンD3[1,25(OH)2D3]が生成されて抗腫瘍活性を示すことが推測された。
25-ヒドロキシ・ビタミンD3[25(OH)D3]から活性型ビタミンD3[1,25(OH)2D3]への変換は腎臓で行われるが、腫瘍組織や腸粘膜のような腎臓以外の組織で生成されるカルシトリオールのホルモン活性が、食事由来のビタミンD3の抗腫瘍活性を説明しているかもしれない。 このように、25-ヒドロキシ・ビタミンD3[25(OH)D3]の1α位の水酸化(1α-hydroxylation)を起こす酵素活性が腎臓以外にも存在することが、食事由来のビタミンD3の抗腫瘍活性に関係している。
我々の研究結果は、食事由来のビタミンD3は、少なくともマウスの実験モデルでは活性型ビタミンD3と同等の抗腫瘍活性を有し、しかも安全性が高く、サプリメントとして安価で容易に入手できるため、乳がんの化学予防や治療において有用性が高いと強く示唆される。 さらに、適切なビタミンD3の摂取によってビタミンD3の不足を起こさないことが乳がんの発生リスクを低下させる方法として重要と思われる。これらの結果は、乳がん患者や乳がんの発生リスクの高い女性を対象にして、ビタミンD3のサプリメントの有益性を検討する臨床試験が必要であることを示している。皮膚で紫外線で生成されたビタミンD3と食事やサプリメントから摂取したビタミンD3は肝臓で25位が水酸化されて25(OH)ビタミンD3になって血中に存在します。
25(OH)ビタミンD3は主に腎臓の近位尿細管細胞に発現している1αヒドロキシラーゼ(CYP27B1)によって1α位が水酸化されて、活性型ビタミンD(1,25ジヒドロキシビタミンD3)になります。 腎臓でのビタミンDの活性化は、副甲状腺ホルモンやカルシウム濃度によって厳密にコントロールされています。(血中カルシウム濃度が上がると副甲状腺ホルモンの分泌が低下して腎臓での1,25(OH)2ビタミンDの合成が低下する)
活性型のビタミンD(1,25(OH)2-ビタミンD)は医薬品として使用されていますが、この活性型を使うよりサプリメントのビタミンD3を多く摂取した方が安全性と有効性において勝っている可能性をこの論文は指摘しています。
また、1αヒドロキシラーゼ(CYP27B1)が乳がん組織にも発現しているので、25(OH)ヒドロキシビタミンD3の血中濃度が高いとがん組織で直接ビタミンD3の活性化が起こって、がん細胞の増殖抑制や分化誘導やアポトーシス誘導などの抗腫瘍効果を発揮する可能性を示唆しています。
がん細胞における1αヒドロキシラーゼ(CYP27B1)の発現は大腸がん細胞や前立腺がん細胞でも報告されています。
また、正常大腸粘膜を採取して体外で培養する実験系で、25-OHビタミンDを培養液に添加すると、1時間後に1αヒドロキシラーゼ(CYP27B1)の発現量が著明に増えるという報告もあります。 活性型ビタミンD3は1000種類以上の遺伝子発現の調節にかかわっていると報告されています。
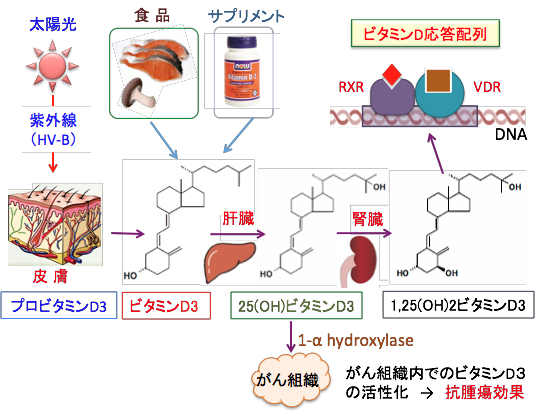
図:皮膚への紫外線(HV-B)照射でプロビタミンD3(7-dehydrocholesterol)から生成されるビタミンD3(Cholecalciferol)ならびに食事やサプリメントで摂取されるビタミンD3は、肝臓で25-ヒドロキシラーゼ(25-hydroxylase)によって25(OH)ビタミンD3(Calcidiol)に変換され、さらに腎臓で、1α-ヒドロキシラーゼ(1-alpha hydroxylase)によって活性型ビタミンD3である1,25(OH)2ビタミンD3(Calcitriol)になる。活性型ビタミンD3は、細胞膜のビタミンD受容体への結合によるシグナル伝達系の活性化と、核内受容体への結合による遺伝子発現の調節のメカニズムによって、骨形成やカルシウム代謝、炎症、免疫、発がん、細胞増殖、分化、アポトーシスなど様々な生理機能の調節に関与する。1α-ヒドロキシラーゼは腎臓以外の組織にも発現しており、がん細胞内でも活性型ビタミンD3の生成が起こる可能性が報告されている。1,25(OH)2ビタミンD3(Calcitriol)よりもビタミンD3(Cholecalciferol)の補充の方が抗がん効果が高いことが多くの研究で明らかになっているが、その理由の一つは、がん細胞内で25(OH)ビタミンD3(Calcidiol)が活性型ビタミンD3になるためという推測がある。サプリメントでのビタミンD3の大量投与による治療効果も報告されている。
【ビタミンD3のサプリメントはがんの発生率は低下しないが死亡率を低下させる】
次のような論文があります。
【要旨】
研究の背景:ビタミンDはがん発生率の低下よりがん死亡率の低下の効果が高いことが、多くの観察研究で示唆されている。しかしながら、今までに実施されたビタミンD補充の効果を検討したランダム化比較対照試験では、その有効性の評価項目にがんの発生率や死亡率を検討した試験が少ないため、ビタミンD補充をがんの発生率や死亡率との関連を評価するには限界がある。
方法:ビタミンD補充と全がんの発生率と死亡率の関連を検討したランダム化比較対照試験のメタ解析を行った。
結果:ビタミンD補充(1日に400~1100 IU)を2~7年の行った結果では、全がんの発生率に対して低減効果は認めなかった(相対リスク:1.00, 95%信頼区間:0.94-1.06)。しかし、がん死亡率は顕著な減少を認めた(相対リスク:0.88, 95%信頼区間:0.78-0.98)。
結論:ビタミンDのサプリメントによって2~7年間補充した場合、がんの発生率を低下させる効果は認められないが、がん死亡率を低下させる効果が認められた。体内のビタミンDの量の指標は血中の25(OH)D3の濃度です。25(OH)D3の濃度が50 nM (20 ng/ml)以下をビタミンD欠乏と言われており、世界中で10億人以上がビタミンD欠乏状態にあると言われています。
つまり、ビタミンD欠乏は人類の健康に及ぼす影響が大きく、ビタミンDと病気の発生や死亡率に関する疫学研究や臨床試験が多く行われています。
そして、前述のように、ビタミンDが欠乏している人は、循環器疾患による死亡率、がん死亡率、慢性呼吸器疾患の死亡率、そして全死因死亡率が高いことが多くの疫学研究で明らかになっています。
ビタミンDとがんとの関連が指摘されたのは1941年です。この年、北アメリカで、緯度が高いところ(北)に住む人は南の人よりもがんの発生率が高いことが報告されています。これは、日光によるビタミンDの産生量が発がんに影響する可能性を示した最初の報告です。 ビタミンDの産生が少ない状況(緯度の高いところに住んでいる、日光に当たらない生活習慣など)ががんの発生や増殖を促進することは多くの研究で示されています。ビタミンDの高値やサプリメントでの補充が大腸がんや乳がんの発生を予防するという報告も多くありますが、最近のメタ解析の結果では、ビタミンDのがん予防効果はあっても弱いようです。
ただし、がんサバイバーを対象にした研究では、がん死亡率を低下させるという結論になっています。 乳がん、大腸がん、前立腺がん、肺がん、血液がん(非ホジキンリンパ腫やT細胞リンパ腫や慢性リンパ性白血病など)、胃がんなど多くのがんで、血中の25-OHビタミンD濃度が低いほど生存期間が短いことが明らかになっています。
この結果は、ビタミンDががん患者の生存に何らかの寄与をしている可能性を示唆していますが、別の可能性もあります。 がん細胞の存在がビタミンD低下を引き起こす可能性があれば、進行している(予後の悪い)がん患者ほどビタミンDの濃度が低くなります。あるいは、進行がんになると、日光に当たらない、食事摂取量が少なくなるなどの理由でビタミンDが低下する可能性もあります。 しかし、がんの進行の度合いが同じレベルのグループに分けて解析してもビタミンDの濃度が高いほど生存率が高くなることが報告されています。また、ビタミンDは血管新生阻害作用、がん細胞の増殖抑制、転移抑制作用など多くの抗腫瘍効果を有しています。 したがって、ビタミンDの濃度が高いほど死亡率が低いのは、ビタミンDががん細胞の増殖や進行を抑えるためだと考えるのが妥当のようです。
【ビタミンDのサプリメントは再発予防に効果が期待できる】
ビタミンDのサプリメントによるがん予防効果については研究によって結果が異なりますが、これは服用量との関連もあるようです。
カルシウム(1日1000mg)とビタミンD(1日400IU)のサプリメントを閉経後の女性に投与して平均7年間追跡した臨床試験が米国で行われています。ビタミンDは、1IU(国際単位) が0.025μg(あるいは、1μgが40 IU)、すなわち、400国際単位=10μgです。
この研究はカルシウムとビタミンDのサプリメントが閉経後女性の骨折を予防できるかどうかを調べる目的で行われましたが、ついでに大腸がんや乳がんの発生率についても解析されています。その結果、カルシウムとビタミンDをサプリメントで投与しても、大腸がんや乳がんの発生率を下げる効果は認められませんでした。(N Engl J Med, 354: 684-696, 2006, J Natl Cancer Inst,100:1581–1591,2008)
しかしこの研究に対しては、1日400IU(10μg)のビタミンD投与量が少なすぎるという批判もあります。つまり、400IUのビタミンDは骨粗しょう症の予防には有効でも、がんの予防には足りないという意見です。
血中25(OH)ビタミンD濃度と大腸がんの発生率に関する5つの疫学研究をメタ解析した報告によると、大腸がんの予防効果を期待できるビタミンDの摂取量として、1日1000~2000IU(25~50μg)が推奨されています。(Am J Prev Med, 32: 210-216, 2007)
この論文によると、血中25(OH)ビタミンDが最高(37ng/ml)のグループは、最低(6ng/ml)のグループに比べ、大腸がんのリスクは約50%低いことが示されています。また、血中25(OH)ビタミンD濃度が12ng/ml以下の人は、それを33ng/ml以上に高めることによって、大腸がんのリスクをほぼ半分に減らせることを示しています。
つまり、血中25(OH)ビタミンDの濃度が低い人は、ビタミンDを毎日1000~2000 IU摂取するか、日焼けしない程度に積極的に日光に当たることで、血中25(OH)ビタミンD濃度を高めれば大腸がんのリスクを半減できる可能性があります。
同様の結果は他にも報告されています。例えば、ビタミンD(1100IU/日)とカルシウム(1400~1500mg/日)をサプリメントで投与したランダム化二重盲験試験では、がんの発生自体を半分以下に減少させる効果が認められています。(Am J Clin Nutr. 85:1586-1591, 2007)
この論文は、米国の閉経後女性をプラセボ摂取グループ、カルシウム(1400~1500mg/日)摂取グループ、カルシウム(1400~1500mg/日)とビタミンD(1100IU/日)摂取グループの3つのグループに分けて、4年間追跡調査し、追跡2年目から3年間、大腸がんを含むなんらかのがんの発生率を比較しています。その結果、プラセボ摂取グループに比べて、がんの発生リスクは、カルシウム摂取グループで41%、カルシウムとビタミンD摂取グループで77%も低下することが報告されています。
日本人は食事から平均で7~8μg程度のビタミンDを摂取しています。この摂取量は健康維持が目的では必要量を充たしていますが、がんの発生や再発の予防を期待するには不十分です。
複数の研究結果を総合すると、1日25~50μg(1000~2000IU)のビタミンDの摂取であればがんの発生や再発予防に効果が期待できそうです。ただし、成人の場合の摂取量の上限(健康障害を起こすことのない最大摂取量)は50μg(2000IU)となっていますので、これ以上の摂取は推奨できません。ビタミンDを過剰に摂取すると、血清中のカルシウム濃度が高くなり、腎臓などへのカルシウムの沈着や、吐き気や食欲不振や便秘などの副作用が起こることがあります。また、フィンランドで行われた研究では、喫煙者では、ビタミンDの血中濃度が高い上位25%は膵臓がんの発生率が3倍になるという報告がありますので、喫煙者はビタミンDのサプリメントは逆効果かもしれません。
ただし、1日1000~2000 IUの摂取量が推奨されるのはがんの発生や治療後の再発リスクの低い場合の予防の目的の場合です。
進行がんの治療や再発リスクの高い場合は、もっと高用量の摂取が行われています。
米国では1カプセルが5000 IUや10000IUといった極めて高用量のビタミンD3のサプリメントが販売されています。
前述のように、活性型ビタミンDは血清カルシウム濃度を高めるので、使用には注意が必要ですが、一方、サプリメントのビタミンDは、肝臓で25(OH)ビタミンDに変換されたあと、必要に応じて腎臓で代謝されて活性型になり、その活性化は、副甲状腺ホルモンやカルシウム濃度によって厳密にコントロールされているため、安全性が高いと言えます。(血中カルシウム濃度が上がると副甲状腺ホルモンの分泌が低下して腎臓での1,25(OH)2ビタミンDの合成が低下する)
【前立腺がんにビタミンD3の大量療法が有効かもしれない】
以下のような論文があります。
研究の背景: 前立腺細胞は活性型ビタミンD3のカルシトリオール(calcitriol)を細胞内で合成できるので、ビタミンD3の投与が前立腺がん患者に有用である可能性がある。
研究の目的:経口的なビタミンD3の投与が前立腺組織におけるビタミンD3代謝産物や前立腺がん細胞の増殖活性にどのような影響を与えるかを明らかにすることが本研究の目的である。
研究方法:カナダのトロントの腫瘍外科のクリニックにおいてランダム化二重盲検臨床試験を行った。対象患者はグリソンスコアが6または7の前立腺がん患者で、66名が参加し、このうち63名が臨床試験を最後まで達成し、評価の対象となった。
介入試験:前立腺全摘出手術の前に、ビタミンD3を1日400 IU、10000 IU、40000 IUの3段階の用量で経口投与した。
主な結果:外科切除した前立腺組織におけるビタミンD代謝産物の量と細胞の増殖活性の指標であるKi67 タンパク質の発現量を測定した。副作用、副甲状腺ホルモン、PSA(前立腺特異抗原)も測定した。 前立腺組織と血清中のビタミンD代謝産物(活性型のカルシトリオールを含む)はビタミンD内服量に応じて用量依存的に増加した(P < .03)。
他の2つの用量(1日400 IUと10000 IU)に比較して、1日40000 IUを内服したグループで顕著な増加を認めた(P < .03)。
前立腺組織中のビタミンD代謝産物の量は血清中のビタミンD代謝産物の量と正の相関を示した(P < .0001)。 細胞増殖活性の指標であるKi67の前立腺組織内での発現量は、ビタミンD3の投与の量との間に有意な違いは認めなかった。しかしながら、前立腺組織中のカルシトリオールの量と前立腺がん細胞と正常組織内のKi67の発現量との間には逆相関の関係を認めた(P < .05)。 副作用は投与量の違いで差はなかった。
研究の終了時点で、400 IU投与グループに比較して、10000 IUと40000 IU投与のグループでは副甲状腺ホルモンとPSAの血中レベルは低かった(P < .02)。
結論:ビタミンD3の内服による補充は前立腺組織におけるカルシトリオールの濃度を高め、PSAと副甲状腺ホルモンの血中レベルを低下させた。ビタミンD3の投与量とKi67の発現量との間には相関は認めなかったが、カルシトリオールの量とKi67の発現量の間には逆相関の関係を認めた。これらの結果は、前立腺がん患者にビタミンD3を補充する有益性を示唆しており、臨床試験をさらに継続する根拠となる。日本のビタミンDの1日所要量は成人で 100 IU(2.5μg)、許容上限所要量は成人で1日2000 IU(50μg)になっています。 米国では、ビタミンDの1日所要量は成人で600 IU(15μg)、70歳以上では800 IU(20μg)になっています。 ビタミンDの不足を起こさないためには、25(OH)D3は30 ng/ml(75 nmol/L)が必要で、1日当たり800~1,000 IU(20~25マイクログラム)のビタミンD摂取が成人と高齢者に必要とされています。 米国では、1カプセルが10,000 IU(国際単位)以上の製剤も販売されています。
がん患者さんは、1日2000~4000 IUのビタミンD3の摂取は有益だと言えます。進行がんの場合、1日10,000~40,000単位くらいの大量投与を試してみる価値はあります。この場合、核内受容体に結合する場合のペアになるレチノイドの補充も有効です。
ビタミンD3には活性型にならなくても抗がん作用を示すことが報告されています。がん細胞の分化誘導と増殖抑制においてビタミンDのサプリメントは有用性は高いように思われます。
ビタミンD3のサプリメント:
1カプセル1000 IU/250錠剤 (6300円)
米国:DaVinci Laboratories of Vermont購入ご希望の方はクリニック(info@f-gtc.or.jp)にお問い合わせください。